Você já atendeu um paciente que apresenta placas esbranquiçadas na língua, gengivas ou céu da boca, muitas vezes acompanhadas de dor ou sensação de queimação? Ou percebeu que o desconforto persiste mesmo com a higiene oral adequada? Esses sinais podem indicar candidíase oral, uma infecção comum causada pelo crescimento descontrolado do fungo Candida albicans.
A candidíase oral não se limita apenas ao aspecto estético ou ao desconforto momentâneo. Ela pode impactar significativamente a qualidade de vida, dificultando a ingestão de alimentos, alterando o paladar e causando dor constante. Além disso, em pacientes imunossuprimidos ou idosos, a infecção pode evoluir de forma mais grave, tornando-se uma questão clínica de alta relevância.
Neste guia, vamos detalhar o que é candidíase oral, quais são suas causas, sintomas e grupos de risco, como diferenciá-la de outras lesões bucais, as melhores opções de diagnóstico e tratamento e, por fim, estratégias eficazes de prevenção no dia a dia. O objetivo é fornecer um material completo, que auxilie tanto o público leigo quanto profissionais e acadêmicos, com informações práticas e embasadas em evidências clínicas.
O que é candidíase oral?
A candidíase oral é uma infecção que se manifesta como uma doença na boca causada pelo crescimento excessivo do fungo Candida albicans. Normalmente, esse microrganismo convive de forma equilibrada com a microbiota oral, mas alterações nesse equilíbrio podem levar à proliferação e manifestação clínica.
A condição pode se apresentar de forma aguda ou crônica e acometer diferentes regiões da boca, incluindo língua, gengiva, palato e mucosa jugal. As manifestações vão desde pequenas placas esbranquiçadas até inflamação dolorosa, vermelhidão intensa e dificuldade para engolir, dependendo do estado imunológico do paciente e da gravidade da infecção.
Em pacientes de risco, como idosos com próteses mal adaptadas ou imunossuprimidos, a candidíase oral pode evoluir rapidamente e exigir intervenção profissional imediata, destacando a importância do diagnóstico precoce e do acompanhamento contínuo.
Quais são as principais causas da candidíase oral?
O crescimento excessivo de Candida albicans na cavidade oral geralmente ocorre quando há desequilíbrio entre o fungo e a microbiota natural da boca. Diversos fatores podem contribuir para esse desequilíbrio, frequentemente agindo de forma combinada:
- Baixa imunidade: pacientes imunossuprimidos, como aqueles pacientes com HIV, em quimioterapia ou usando medicamentos imunossupressores, têm maior predisposição à infecção;
- Uso prolongado de antibióticos: antibióticos de amplo espectro podem alterar a microbiota oral, favorecendo o crescimento do fungo;
- Próteses dentárias mal ajustadas: próteses sem manutenção adequada criam superfícies propícias para a colonização por Candida;
- Doenças sistêmicas: diabetes, alterações hormonais e deficiências nutricionais (como vitaminas do complexo B e zinco) aumentam o risco de infecção;
- Fatores ambientais e de higiene: higiene oral inadequada, consumo excessivo de açúcares e uso contínuo de enxaguantes à base de álcool podem desequilibrar a microbiota oral.
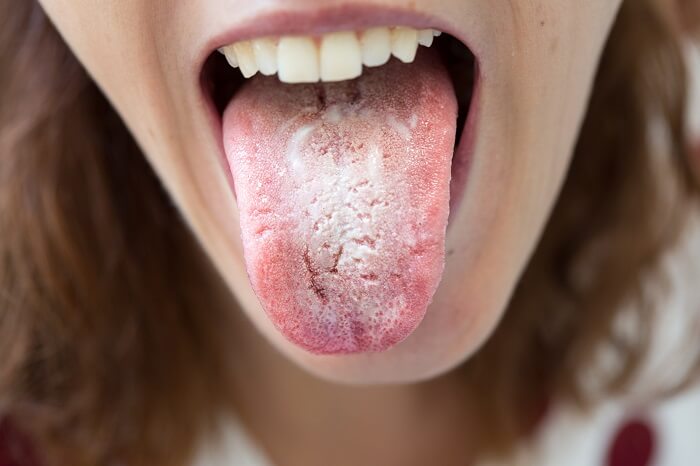
Quais são os tipos de candidíase oral?
A candidíase oral pode ser dividida de acordo com a duração e evolução dos sintomas, sendo classificada em aguda e crônica. Essa classificação é útil para orientar o diagnóstico, tratamento e acompanhamento clínico.
Candidíase oral aguda
A forma aguda apresenta início rápido, com sintomas evidentes, como placas esbranquiçadas removíveis, vermelhidão e ardência. Costuma ocorrer em pacientes com fatores precipitantes recentes, como uso de antibióticos, corticosteroides inalados ou imunossupressão temporária.
O tratamento da candidíase aguda geralmente é rápido e eficaz, com uso de antifúngicos tópicos, ajustes na higiene oral e controle dos fatores desencadeantes. Pacientes tratados corretamente tendem a apresentar resolução completa dos sintomas em poucos dias.
Candidíase oral crônica
A forma crônica se desenvolve lentamente, com sintomas persistentes ou recorrentes, podendo durar semanas ou meses. É mais comum em usuários de próteses dentárias, idosos, diabéticos ou imunossuprimidos. As manifestações incluem placas aderidas, vermelhidão difusa, queilite angular e desconforto contínuo.
Sintomas mais comuns e sinais de alerta
A candidíase oral apresenta uma variedade de manifestações clínicas que refletem o desequilíbrio entre o fungo Candida albicans e a microbiota oral. O reconhecimento desses sinais é fundamental não apenas para o diagnóstico precoce, mas também para diferenciar a candidíase de outras lesões bucais, avaliar gravidade e orientar estratégias de tratamento.
Os sintomas podem variar conforme a imunidade do paciente, presença de próteses, idade, hábitos alimentares e doenças sistêmicas.
1. Placas esbranquiçadas ou amareladas
As placas características são formadas por agregados de fungos, células epiteliais descamadas e resíduos alimentares. Elas se localizam principalmente na língua, gengiva, palato e mucosa jugal, podendo ser removidas com leve raspagem, revelando uma mucosa inflamada e sensível.
A presença dessas placas indica colonização ativa do epitélio, e sua intensidade pode ser maior em pacientes imunossuprimidos ou com uso prolongado de antibióticos.
2. Vermelhidão e inflamação
O eritema observado nas regiões afetadas é resultado da ativação da resposta inflamatória do hospedeiro frente à infecção fúngica. Essa inflamação provoca edema, dor e aumento da sensibilidade, principalmente em áreas em contato com próteses ou alimentos ácidos.
Em pacientes com próteses mal ajustadas, a inflamação se torna ainda mais intensa devido à fricção constante, agravando o desconforto. Embora a candidíase oral não cause câncer bucal, a inflamação crônica e a irritação persistente da mucosa exigem acompanhamento odontológico, especialmente em áreas de lesões recorrentes, para garantir a saúde da boca.
3. Sensação de queimação ou dor (glossite migratória)
A sensação de queimação ou dor é comum e frequentemente relatada em toda a cavidade oral ou localizada na língua. Esse sintoma surge porque a candidíase provoca inflamação da mucosa e liberação de mediadores químicos, que estimulam terminações nervosas sensoriais.
A dor pode ser intermitente ou persistente, intensificando-se com alimentos ácidos, picantes ou quentes, e em casos crônicos, pode impactar a fala, mastigação e até o sono do paciente.
4. Alterações no paladar (disgeusia)
A disgeusia associada à candidíase oral manifesta-se como gosto metálico, amargo ou adocicado, mesmo na ausência de estímulos alimentares. O fenômeno ocorre devido à alteração das papilas gustativas pelo fungo e à inflamação local, que interfere na percepção sensorial da língua.
Essa alteração pode prejudicar o apetite e a adesão a dietas saudáveis, sendo mais relevante em pacientes idosos ou imunossuprimidos.
5. Fissuras nos cantos da boca (queilite angular)
As fissuras ou rachaduras nos cantos da boca ocorrem frequentemente em pacientes com próteses, deficiência de ferro, vitamina B12 ou B2. A queilite angular é causada pela combinação de umidade constante, fricção mecânica e colonização por Candida.
Essa manifestação provoca dor intensa ao abrir a boca, dificultando fala, mastigação e higiene oral adequada, aumentando o risco de infecções secundárias.
6. Dificuldade para engolir (odinofagia)
Em casos mais graves, a candidíase pode se estender para o palato mole e orofaringe, causando dor ao engolir ou desconforto na deglutição. Esse sintoma é mais frequente em pacientes imunossuprimidos e pode indicar necessidade de avaliação sistêmica, incluindo exames para diabetes, HIV ou outras condições que comprometam a imunidade.
7. Sensação de boca seca (xerostomia)
Pacientes com candidíase oral frequentemente relatam boca seca, mesmo com produção salivar normal. Essa sensação ocorre devido à alteração da composição da saliva e à inflamação local, que reduzem a lubrificação da mucosa. A xerostomia aumenta o risco de fissuras, dor e dificuldade para engolir, além de favorecer a recorrência da infecção.
Qual é o grupo de risco da candidíase oral?
Embora qualquer pessoa possa desenvolver candidíase oral, certos grupos apresentam maior suscetibilidade devido a fatores imunológicos, metabólicos ou mecânicos. Reconhecer esses grupos é essencial para diagnóstico precoce, prevenção e manejo adequado da infecção.
- Bebês e crianças pequenas, devido ao sistema imunológico ainda imaturo;
- Idosos, especialmente usuários de próteses dentárias;
- Pacientes imunossuprimidos, como portadores de HIV ou em tratamento oncológico;
- Pessoas com diabetes, devido à glicose elevada na saliva;
- Usuários de próteses dentárias, quando há higiene inadequada ou próteses mal ajustadas.
Qual o diagnóstico e o tratamento da candidíase oral?
O diagnóstico preciso e o tratamento adequado são fundamentais para controlar a candidíase oral, aliviar os sintomas e prevenir recorrências. Por se tratar de uma infecção que pode se manifestar de formas variadas, é essencial combinar avaliação clínica detalhada, exames complementares quando necessário e estratégias terapêuticas direcionadas ao perfil de cada paciente.
Diagnóstico clínico detalhado
O diagnóstico da candidíase oral começa com uma avaliação clínica cuidadosa da cavidade oral. O profissional observa a presença de placas esbranquiçadas, vermelhidão, fissuras ou áreas de inflamação, além de avaliar próteses, aparelhos ortodônticos e hábitos de higiene. Esse exame permite identificar sinais típicos da infecção e diferenciar a candidíase de outras lesões, como leucoplasias, aftas ou reações alérgicas.
Além do exame físico, a anamnese odontológica completa é essencial. O dentista deve questionar sobre histórico médico, uso de medicamentos, doenças sistêmicas como diabetes ou imunossupressão, alimentação e estilo de vida. Em pacientes com próteses, é importante avaliar o tempo de uso, limpeza e ajustes recentes, pois essas informações ajudam a identificar fatores predisponentes e direcionar o tratamento.
Exames laboratoriais e complementares
Quando necessário, o diagnóstico pode ser confirmado por exames laboratoriais, incluindo coleta de material das lesões para exame microscópico ou cultura, que identifica a presença de Candida albicans e avalia a sensibilidade a antifúngicos. Testes sanguíneos podem investigar glicemia, função imunológica e deficiências nutricionais que favorecem a infecção.
Em casos mais complexos, podem ser solicitados exames complementares, como biópsias, testes de alergia ou avaliação microbiológica de próteses. Esses procedimentos são fundamentais para pacientes com candidíase recorrente, imunossuprimidos ou sintomas atípicos, garantindo diagnóstico preciso e evitando tratamentos inadequados.
Tratamento tópico
O tratamento inicial geralmente envolve medicações tópicas, como géis, cremes ou enxaguantes antifúngicos, aplicados diretamente sobre a lesão. Esses medicamentos atuam inibindo a proliferação do fungo e promovendo alívio rápido dos sintomas de ardência e desconforto.
Para otimizar a eficácia do tratamento tópico, é fundamental combinar com medidas de higiene oral rigorosa. Escovação adequada, limpeza de próteses e eliminação de fatores irritantes, como enxaguantes alcoólicos ou alimentos ácidos, aumentam a resposta terapêutica e reduzem a chance de recorrência.
Tratamento sistêmico
Em infecções extensas, persistentes ou recorrentes, o profissional pode prescrever medicações antifúngicas sistêmicas, que atuam de forma geral para controlar a colonização do fungo em toda a cavidade oral e regiões adjacentes. Esse tipo de tratamento é indicado especialmente para pacientes imunossuprimidos ou diabéticos com controle glicêmico inadequado.
O uso de terapia sistêmica deve ser sempre acompanhado de monitoramento clínico e laboratorial, garantindo biossegurança e prevenindo efeitos colaterais. Além disso, ajustes nos hábitos do paciente, como manutenção de próteses, higiene oral e alimentação equilibrada, são indispensáveis para que a candidíase não retorne.
Acompanhamento e prevenção
O acompanhamento profissional é crucial para garantir a resolução completa da infecção e prevenir recorrências. Consultas periódicas permitem avaliar a evolução da lesão, ajustar medicações e reforçar orientações de higiene e dieta.
Medidas preventivas incluem limpeza diária e correta das próteses, controle glicêmico em diabéticos, revisão de medicamentos que favorecem xerostomia e redução do consumo de açúcares e alimentos ácidos. O acompanhamento contínuo também permite identificar precocemente sinais de alerta, como aumento da vermelhidão ou dor persistente, garantindo intervenção rápida e segura.
Como prevenir a candidíase oral no dia a dia?
Prevenir a candidíase oral vai muito além da higiene básica. Pequenos hábitos diários podem reduzir significativamente o risco de infecção, proteger a mucosa oral e manter o equilíbrio da microbiota. A seguir, listamos medidas práticas e eficazes, explicadas de forma detalhada:
1. Higiene bucal adequada
Manter a boca limpa é a primeira linha de defesa contra a candidíase. Escovação regular, uso de fio dental e higiene das próteses dentárias evitam o acúmulo de biofilme, restos alimentares e microrganismos que favorecem a proliferação do fungo. Pacientes que usam próteses devem removê-las à noite e higienizá-las diariamente com produtos específicos, garantindo que áreas de difícil acesso também sejam limpas.
O uso de enxaguantes bucais adequados pode complementar a higiene diária, ajudando a controlar a microbiota oral sem agredir a mucosa. É importante escolher produtos sem álcool em excesso, pois o ressecamento da boca pode favorecer o crescimento do Candida albicans.
2. Uso consciente de antibióticos
O uso prolongado ou inadequado de antibióticos altera o equilíbrio da microbiota oral, eliminando bactérias benéficas que competem com o Candida albicans. Isso aumenta a predisposição à candidíase. Sempre que possível, antibióticos devem ser utilizados sob prescrição médica, respeitando doses e duração do tratamento, e evitando a automedicação.
3. Alimentação equilibrada e redução de açúcares
Dietas ricas em açúcares e alimentos ultraprocessados favorecem o crescimento do Candida na cavidade oral. Reduzir o consumo de doces, refrigerantes e alimentos ácidos ou muito condimentados ajuda a manter o pH oral equilibrado, protegendo a mucosa e reduzindo inflamações que facilitam a infecção.
Além disso, uma alimentação balanceada, rica em fibras, vitaminas e minerais, fortalece o sistema imunológico, tornando o organismo mais capaz de controlar a proliferação fúngica. A ingestão adequada de água também auxilia na limpeza natural da boca e manutenção da hidratação da mucosa.
4. Consultas odontológicas regulares
Visitas periódicas ao dentista permitem detectar precocemente alterações na mucosa, ajustar próteses mal adaptadas e orientar medidas preventivas personalizadas. Pacientes com fatores de risco, como idosos, diabéticos ou imunossuprimidos, devem ter acompanhamento mais frequente.
5. Evitar hábitos que prejudicam a microbiota oral
Fumar e o uso excessivo de enxaguantes à base de álcool alteram a microbiota natural da boca, ressecam a mucosa e facilitam a proliferação de fungos. Evitar esses hábitos contribui para manter equilíbrio microbiano, integridade da mucosa e proteção contra infecções oportunistas.
Em resumo, a candidíase oral pode ser prevenida e controlada com higiene adequada, hábitos saudáveis e acompanhamento profissional constante. Para aprofundar seus conhecimentos sobre lesões e alterações na boca, confira também nosso conteúdo sobre manifestações bucais de sífilis.












